Guidelines
Das Risiko des plötzlichen Herztods reduzieren
Guidelines
Das Risiko des plötzlichen Herztods reduzieren
> English > Français > Italiano
Update der ESC Guidelines
ESC HF Guidelines 2021 und ESC VT/VF Guidelines 2022
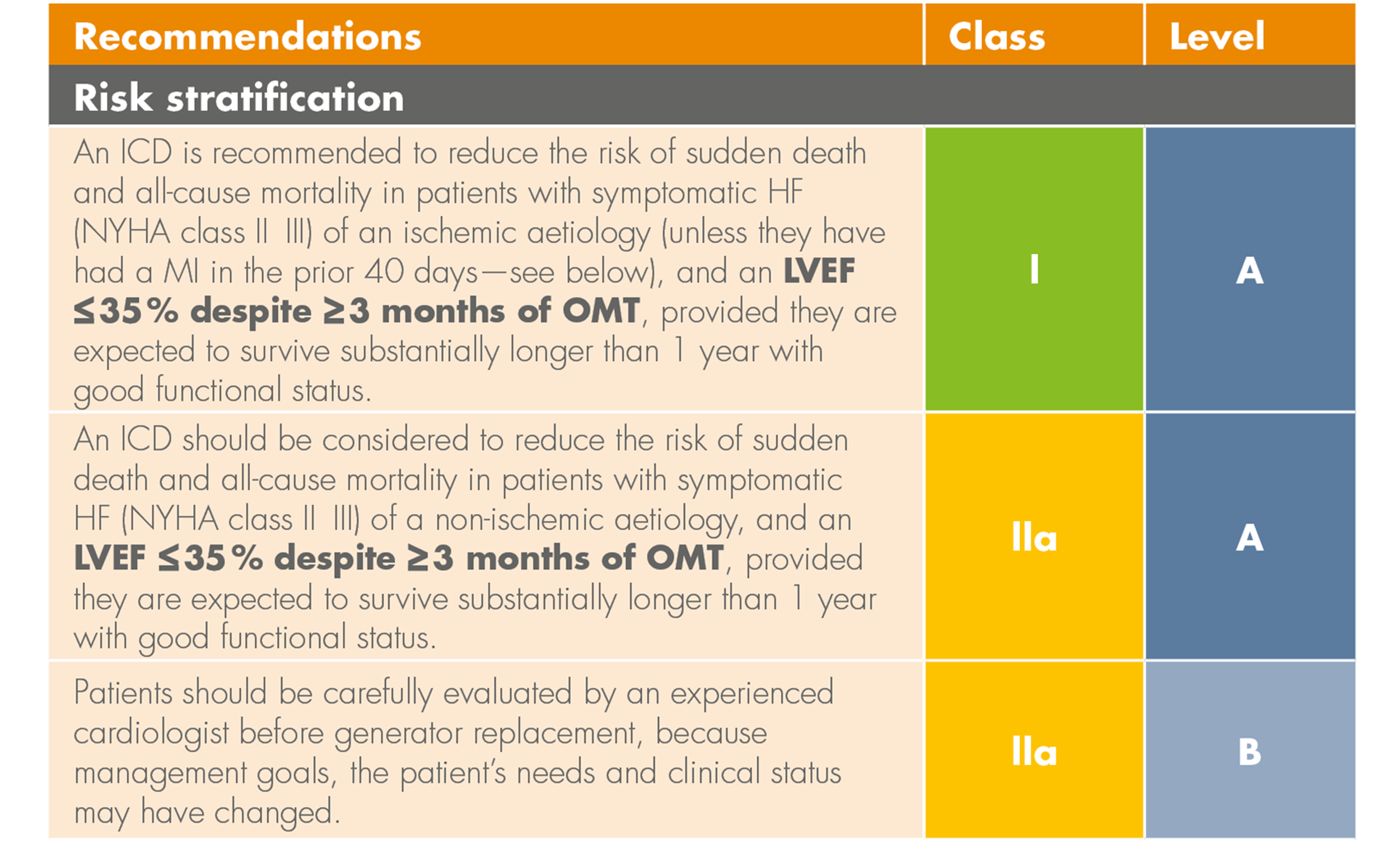
Zusammenfassung der Empfehlungen zur LifeVest:
- NICM- und ICM-Patienten mit Herzinsuffizienz sind in den ESC HF Leitlinien (2021) mit einer Empfehlung der Klasse IIb (Level B) eingestuft1
- Post-MI-Patienten sind in den ESC Leitlinien für VT/VF (2022) aufgeführt und bewahren die Klasse IIb (Level B), vorher Evidenzlevel C2
- Für die Sekundärprophylaxe bleibt die Empfehlung Klasse IIa (Level C)2
- Für Patienten, die auf eine Herztransplantation warten, lautet die Empfehlung weiterhin Klasse IIb (Level C)2
Empfehlungen zum Management des SCD-Risikos
- Mindestens 3 Monate OMT, bevor ein ICD in Betracht gezogen werden sollte
- LVEF zur Bestimmung des SCD-Risiko bestätigt
- In den ersten Wochen nach einem STEMI besteht das höchste Risiko für einen SCD, insbesondere bei Patienten mit reduzierter LVEF (ESC VT/VF Guidelines 2022)
ESC HF Leitlinien 20211
ESC VT/VF Leitlinien 20222
Weitere nationale und internationale Leitlinien
DGK 20193
- Der WCD wird überwiegend mit "kann erwogen werden" – bei Myokarditis "sollte erwogen werden" – klassifiziert. Dies gilt für Patienten mit schlechter systolischer Funktion bis zur Indikationsstellung für eine mögliche ICD-Implantation (vergleichbar Klasse II).
- Eine klare Empfehlung wird für Explant, PPCM und Sarkoidose ausgesprochen.
DGTHG 20184
Der WCD ermöglicht ein erweitertes Zeitfenster zur Evaluierung einer ICD Implantation bei herzchirurgischen Patienten mit:
- Hochgradig eingeschränkter LVEF ≤35 %
- Einer erstmalig diagnostizierten Herzinsuffizienz (DCM, NICM, Myokarditis)
- Nach Myokardinfarkt
- Nach Revaskularisierung
- Herzklappeneingriff
AHA/ACC/HRS Leitlinien 20175
- Einsatz des WCD wird unterstützt mit Evidenzlevel B-NR.
- Empfehlung, den WCD bei ischämischen und nicht-ischämischen Patienten in Betracht zu ziehen, wird in den Leitlinien gleichermaßen unterstützt.
- Die gemeinsame Entscheidungsfindung mit Patienten für eine WCD-Versorgung ist eine Klasse I Empfehlung.
EHRA 20166
- Der WCD bietet Schutz vor dem SCD in der leitlinienempfohlenen Wartezeit und unterstützt damit eine Risikostratifizierung basierend auf dem langfristigen SCD-Risiko
- Der klinische Nutzen des WCD setzt sich zusammen aus der Anzahl der konvertierten Arrhythmien, der Anzahl der erfolgreichen Risikobeurteilungen und der Anzahl der verhinderten unnötigen ICD-Implantationen.